A descamação da pele é a remoção das camadas mais superficiais da pele, causada pelo ressecamento da pele provocado pelo frio e banhos muito quentes, ou por queimaduras solares, por exemplo.
Se as lesões descamativas durarem mais do que uma semana e forem acompanhadas de outros sintomas, é recomendado procurar um médico ou médica dermatologista, para uma avaliação, pois condições mais graves e algumas doenças também podem causar a descamação da pele.
Veja quais são as principais causas da descamação da pele e o que fazer.
Descamação da pele por causas simples
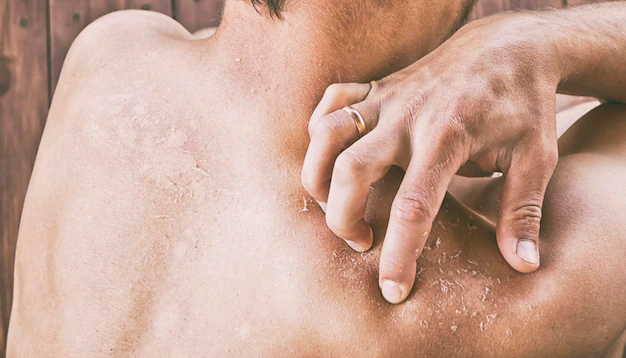
A pele pode descamar por causas simples e passageiras, como:
Pele ressecada
O ressecamento pode causar a descamação da pele, principalmente do rosto. Esse problema é mais comum durante o inverno, por causa do ar frio, de banhos muito quentes e da baixa umidade do ar.
O que fazer
Se a sua pele estiver ressecada e com descamação, é aconselhável evitar o uso de maquiagem, pois pode piorar o problema.
Ao invés disso, lave a pele com sabonetes suaves e sem perfume, evitando os antibacterianos ou com álcool na composição, pois ressecam ainda mais a pele. Para secar a pele, use uma toalha macia, dando leves batidinhas, sem esfregá-la.
Finalize aplicando um hidratante com aloe vera. Veja alguns produtos e soluções naturais caseiras para a pele seca.
Evite banhos muito quentes, deixe a temperatura da água morna, e tente não puxar a pele que estiver se soltando.
Fazendo isso, é provável que em uma semana sua pele pare de descamar.
Queimadura solar
Se expor ao sol durante muito tempo e sem a proteção de um filtro solar pode provocar queimaduras na pele, que causam vermelhidão, dor e descamação da pele. A queimadura solar é provocada, principalmente, pela ação da radiação UVB sobre a pele.
A gravidade da queimadura solar depende do tempo de exposição ao sol e da quantidade de melanina que você possui na pele.
A melanina é uma proteína responsável pela coloração da pele e dos pelos, e por proteger o DNA das células contra a radiação ultravioleta emitida pelo sol. Pessoas de pele mais clara têm maiores riscos de sofrer queimaduras solares graves.
Normalmente, as queimaduras solares atingem mais os locais que ficam expostos, como o rosto, os ombros, a nuca e as costas. Cerca de 3 dias após a exposição excessiva ao sol, sem filtro solar ou outra proteção, a pele pode começar a descamar.
O que fazer
Para aliviar a dor de uma queimadura solar, tome um banho frio ou aplique compressas frias nas regiões mais afetadas e doloridas, pois assim as camadas da pele irão se resfriar, amenizando a sensação de queimação.
Cremes ou pomadas com calamina, aloe vera (babosa) e água termal podem ser usados no local que ficou exposto à luz solar. Esses produtos auxiliam no alívio da dor, da vermelhidão e irritação da pele.
Nesse período de recuperação é importante lembrar-se de beber muita água, usar roupas leves e largas e evitar novas exposições ao sol. A pele deve se recuperar completamente em até 7 dias.
Para evitar outras queimaduras, confira qual é o melhor protetor solar e como usar.
Descamação da pele como sintoma de doenças
Processos inflamatórios, alérgicos e infecções podem causar a descamação da pele e requerem diagnóstico e tratamento médico.
Dermatite de contato
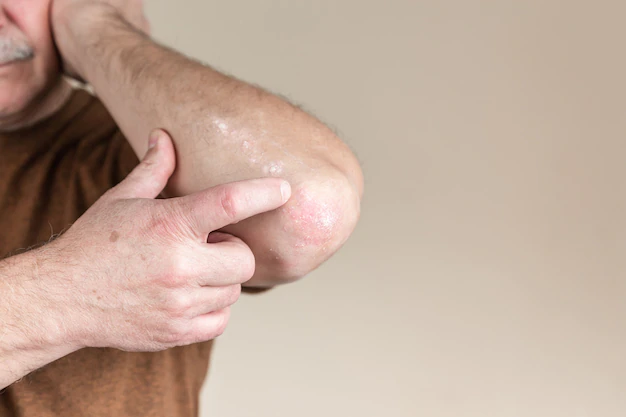
A dermatite de contato é uma lesão na pele causada pelo contato com uma substância alérgena, ou seja, que provoca uma reação alérgica. Várias substâncias e materiais podem causar uma dermatite de contato, como pulseira de relógio, cosméticos, jóias, sabonetes e plantas.
Os sintomas na pele podem ocorrer em alguns minutos ou horas após o contato com a substância alérgena e durar de 2 a 4 semanas.
A reação provoca uma lesão avermelhada na pele, que coça. A pele, nesse local lesado, fica ressecada, descama e pode ficar rachada. Também podem se formar bolhas, que liberam um líquido de seu interior e formam crostas.
O que fazer
Para resolver o problema de dermatite de contato, é fundamental que se descubra qual é o agente causador das lesões na pele e evitar o contato com ele. Se você não conseguir descobrir a causa do problema e ele for frequente, é indicado procurar um médico ou médica dermatologista, para fazer um teste de contato.
Neste teste, são colocados adesivos na pele com os alérgenos em potencial. Se houver reação alérgica na pele sob o adesivo, significa que você tem que evitar aquela determinada substância.
Pode ser que você tenha que tomar corticosteróides orais para reduzir a inflamação e anti-histamínicos, para aliviar a coceira. Mas é mais comum o tratamento com cremes ou pomadas esteróides.
Dermatite atópica
A dermatite atópica, também conhecida como eczema, é um processo inflamatório que atinge a pele, causando vermelhidão, coceira intensa e, às vezes, descamação. Pode ocorrer em pessoas de qualquer idade, mas é mais comum em crianças.
Existe a dermatite atópica crônica, que é de longa duração e tende a manifestar sintomas periodicamente, nas crises ou surtos de inflamação. Além disso, a dermatite atópica pode ser acompanhada de outras sensibilidades alérgicas de origem genética, como asma, bronquite e rinite.
As manchas avermelhadas costumam aparecer nas mãos, nos punhos, nos pés, nos tornozelos, no pescoço e na parte superior do tórax, nas pálpebras e nas dobras dos joelhos e dos cotovelos. Nos bebês, também podem aparecer no rosto e no couro cabeludo.
Nos locais onde as manchas aparecem, a pele fica sensível, inchada, espessa, rachada e descamativa.
É comum o problema se iniciar antes dos 5 anos de idade e persistir na adolescência e na vida adulta. Em algumas pessoas, a doença fica assintomática por vários anos, tem um surto inflamatório e volta a ficar em remissão (silenciosa).
O que fazer
Uma vez diagnosticada a dermatite atópica, pode ser necessário fazer um tratamento para controlar o processo inflamatório e prevenir as crises.
Primeiramente, é preciso que a pessoa tenha cuidados com a pele, evitando banhos quentes e sabonetes com muitos produtos químicos. Além disso, é fundamental manter a pele sempre bem hidratada.
Os medicamentos visam controlar a inflamação com corticosteróides tópicos e promover a regeneração da pele. Se, por causa das rachaduras e aberturas na pele, ocorrer uma infecção bacteriana, o tratamento é feito com antibióticos tópicos ou orais. Os anti-histamínicos ajudam a aliviar a coceira.
Psoríase
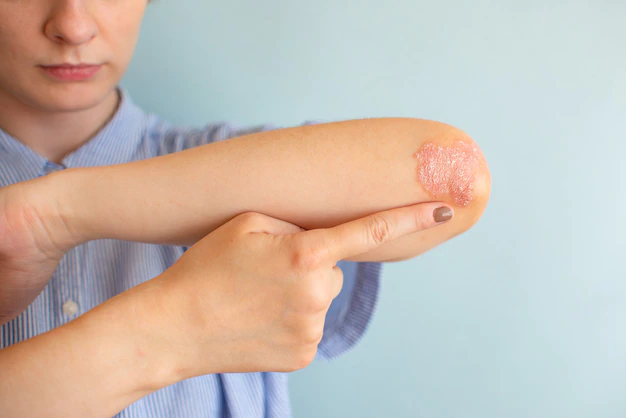
A psoríase é uma doença crônica e inflamatória, que causa lesões em placas na pele, avermelhadas e descamativas. A psoríase tem um importante componente genético envolvido, mas também é influenciada por fatores ambientais, como estresse, frio, alguns medicamentos e bebidas alcoólicas.
As regiões dos cotovelos, joelhos e couro cabeludo são as mais atingidas pelas lesões. A psoríase tem como característica a manifestação antes dos 30 ou após os 50 anos.
Apesar de não ser contagiosa, a psoríase pode causar prejuízos psicológicos, devido ao afastamento social que pode ocorrer em alguns casos, por falta de informação.
O que fazer
Por se tratar de uma doença crônica, a psoríase não tem cura, mas há tratamentos para controlá-la e prevenir as crises inflamatórias.
Pessoas com psoríase precisam cuidar da hidratação da pele durante toda a vida e se expor ao sol. Quando a exposição à radiação natural não é possível, podem ser feitos banhos de UVA e UVB em clínicas especializadas, com prescrição médica.
Também há tratamento medicamentoso para suprimir as lesões já existentes e prevenir outras crises e novas lesões. Veja quais são os remédios mais usados.
É importante, também, cuidar dos aspectos psicológicos e emocionais, pois o estresse possui grande influência no aparecimento e agravamentos das lesões na pele. Além disso, evitar o consumo de bebidas alcoólicas também auxilia no tratamento da psoríase.
Lúpus eritematoso cutâneo
O lúpus eritematoso cutâneo é uma doença autoimune que afeta a pele, caracterizada pela formação de lesões avermelhadas e descamativas. Pode, ou não, estar associada ao lúpus eritematoso sistêmico, quando a inflamação de origem autoimune afeta também os órgãos internos. Veja quais são os tipos de lúpus e suas diferenças.
Há diferentes subtipos de lúpus eritematoso cutâneo, que são separados de acordo com a duração das lesões na pele e de suas recorrências em surtos inflamatórios. Também é levado em consideração a possibilidade das lesões deixarem cicatrizes ou descolorações permanentes na pele.
As manchas, geralmente, aparecem nos locais expostos da pele, como o rosto, couro cabeludo, pescoço, colo e orelhas.
O que fazer
O tratamento varia de acordo com o subtipo do lúpus eritematoso cutâneo e se está, ou não, associado ao lúpus eritematoso sistêmico. De modo geral, o tratamento visa controlar a atividade do sistema imunológico, suprimindo o ataque aos tecidos próprios, e diminuir a inflamação com corticoide.
É fundamental o cuidado diário com a pele, com a proteção das áreas expostas aos raios solares, por meio do uso de filtro solar e acessórios de proteção, como chapéus e guarda-sol.
Infecção por fungos
Os fungos podem se alojar e crescer nas regiões mais úmidas da pele, entre os dedos dos pés, embaixo dos seios e na região genital. Os fungos que infectam a pele, geralmente, ficam apenas na camada mais superficial, sem penetrar em camadas mais profundas.
O interessante é que as lesões avermelhadas e descamativas podem surgir em outro local do corpo e não necessariamente onde o fungo se alojou. Isso acontece porque as lesões ocorrem como uma reação alérgica ao fungo causador e não pelo contato com o local infectado.
O que fazer
O tratamento das infecções fúngicas na pele é feito com antimicóticos tópicos e/ou orais, que visam combater o fungo causador do problema. Também podem ser prescritos corticosteróides para reduzir a inflamação e a coceira nas lesões.
É fundamental manter a região afetada bem seca e arejada. Por exemplo, se as feridas surgirem nos pés, é recomendado usar calçados abertos na maior parte do tempo e, se for preciso usar um calçado fechado, aplique um talco, para diminuir a umidade.
Fontes e referências adicionais
- Impacto da dermatite atópica na qualidade de vida de pacientes pediátricos e seus responsáveis, Revista Paulista de Pediatria, 2017; 35(1): 5-10.
- Desvendando a psoríase, Revista Brasileira de Análises Clínicas (RBAC), 2009; 41(4): 303-309.
- Lúpus eritematoso cutâneo: aspectos clínicos e laboratoriais, Anais brasileiros de dermatologia, 2005; 80(2): 119-131.
- A importância do uso do filtro solar na prevenção do fotoenvelhecimento e do câncer de pele, Investigação, 2006; 6(1): 59-66.
Fontes e referências adicionais
- Impacto da dermatite atópica na qualidade de vida de pacientes pediátricos e seus responsáveis, Revista Paulista de Pediatria, 2017; 35(1): 5-10.
- Desvendando a psoríase, Revista Brasileira de Análises Clínicas (RBAC), 2009; 41(4): 303-309.
- Lúpus eritematoso cutâneo: aspectos clínicos e laboratoriais, Anais brasileiros de dermatologia, 2005; 80(2): 119-131.
- A importância do uso do filtro solar na prevenção do fotoenvelhecimento e do câncer de pele, Investigação, 2006; 6(1): 59-66.
